Frequently Asked Questions Q&A
1. 基礎知識
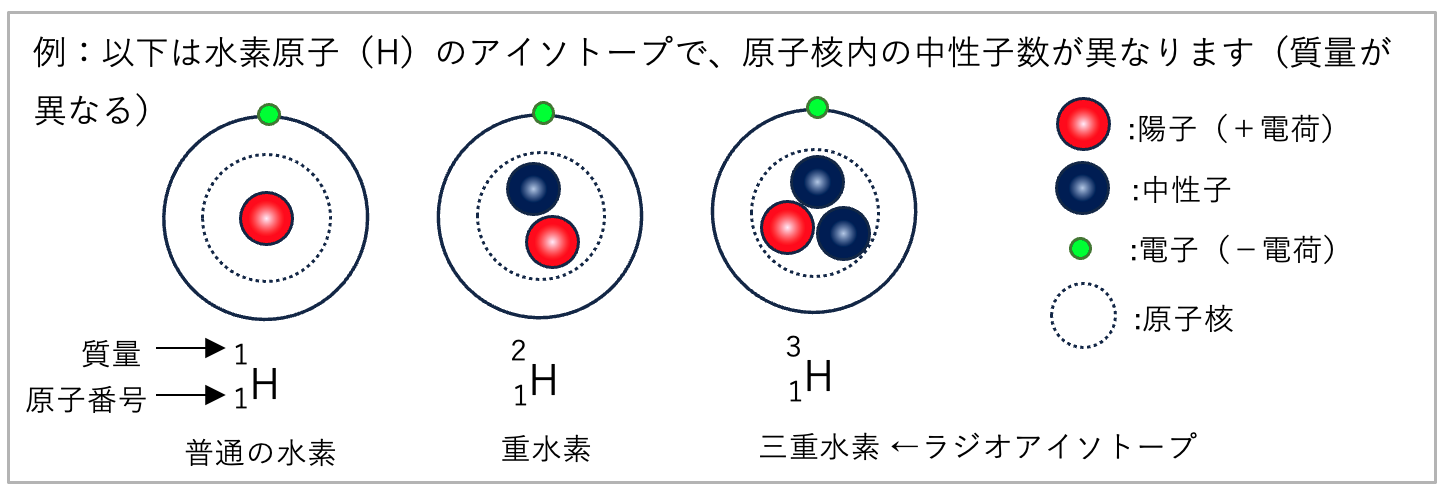
ラジオアイソトープ(Radio Isotope:RI)とは?
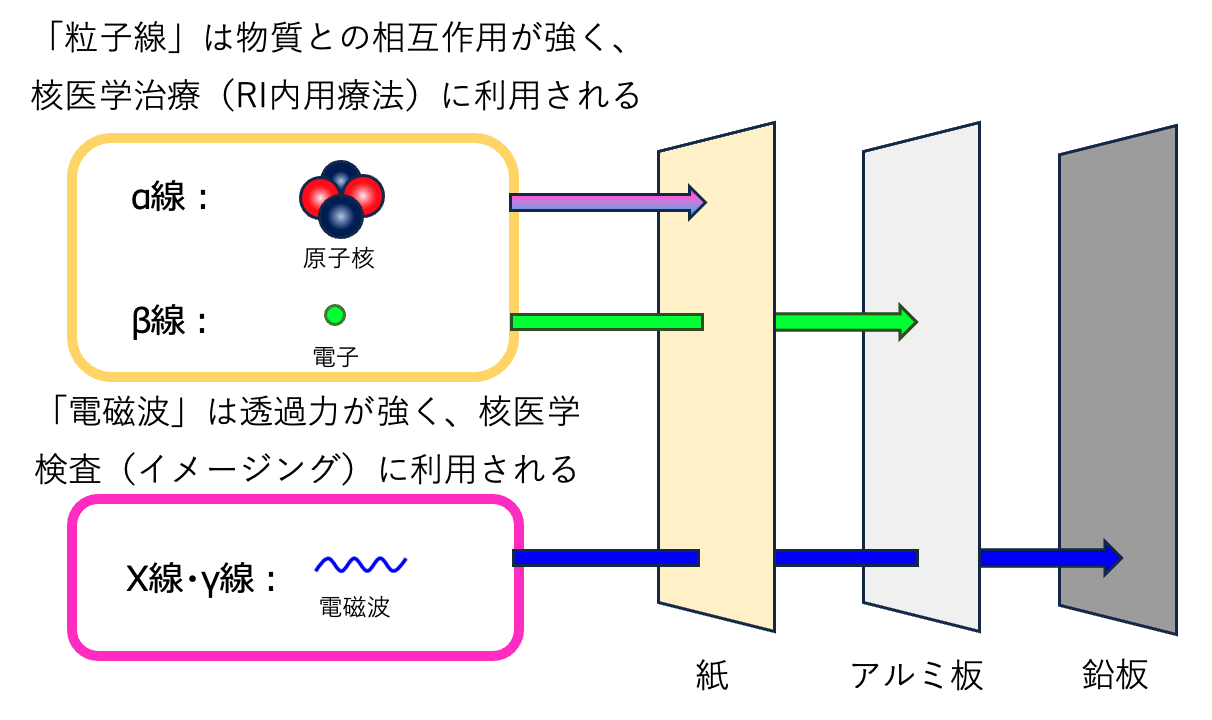
放射線とは?
自然放射線・人工放射線とは?
半減期とは?
核医学とは?
放射性医薬品とは?
2. 核医学検査(RI検査)
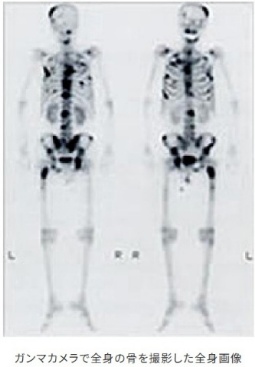
核医学検査(アイソトープ検査・RI検査)とは?
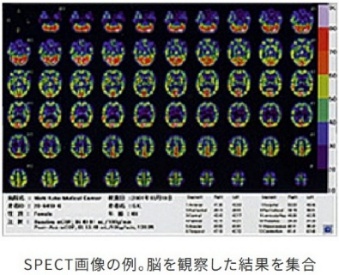
SPECT 検査とは?
PET(ペット)検査とは?
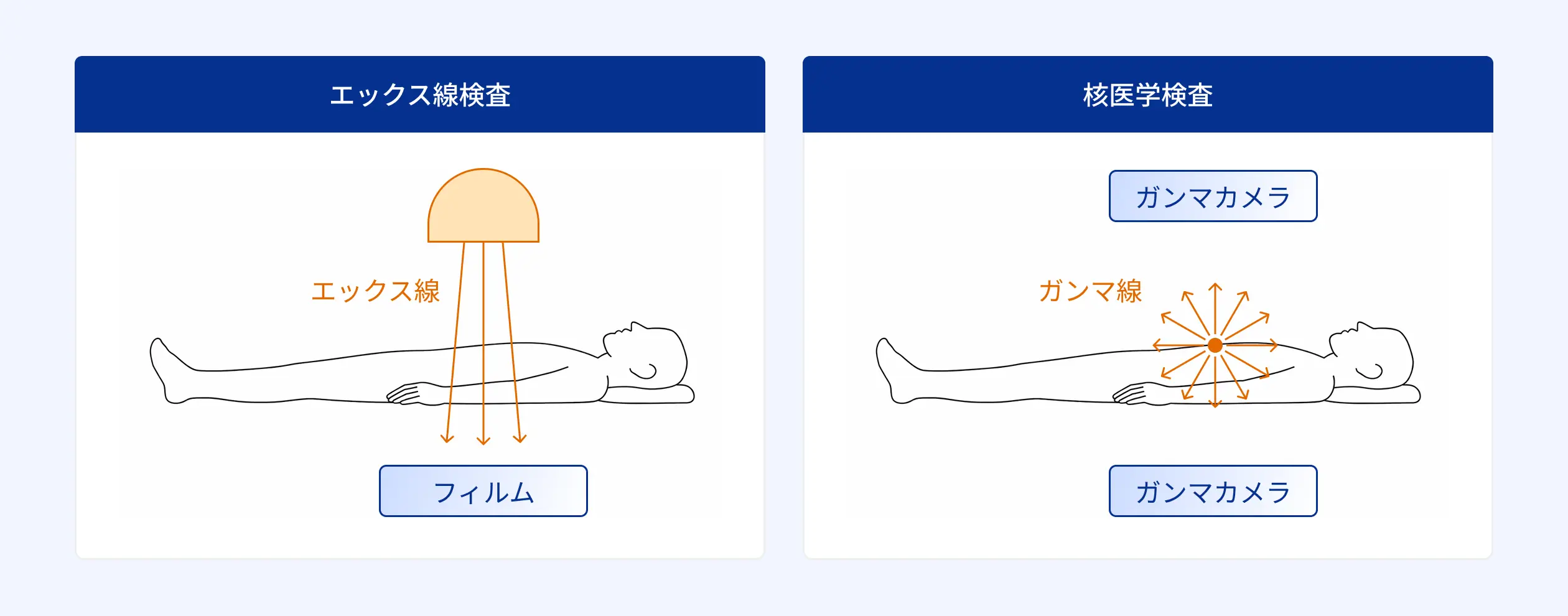
核医学検査(SPECT、PET)と他の画像検査との違いは?
核医学検査による被ばくの程度は?
核医学検査による副作用(安全性)は?
3. 核医学治療(RI治療)
核医学治療(RI内用療法、RI治療)とは?
放射線が治療に使われる理由は?
放射線治療と核医学治療の違いは?
核医学治療の対象となる病気は?
核医学治療(開始前~実施)の流れは?
核医学治療による副作用(安全性)は?